Marcelo Alcantara Holanda +
Betina Santos Tomaz +
Ao final deste capítulo o leitor deverá estar apto a:
-
Compreender os conceitos e mecanismos de funcionamento do Helmet CPAP e Helmet VNI
-
Conhecer as indicações e contraindicações da interface capacete a partir das evidências científicas
-
Identificar os critérios para monitorização, avaliação de falha, eventos adversos e processo de retirada do suporte respiratório com capacete
- Introdução
-
boa tolerabilidade e conforto, com interação satisfatória dos pacientes com o ambiente, possibilitando maior tempo de uso e oferta de pressões mais altas nas vias aéreas;
-
um sistema de fixação somente nas axilas sem risco de lesões cutâneas na face;
-
diferente das máscaras, pode ser aplicada em qualquer paciente independente do contorno do rosto ou em casos de deformidades faciais;
-
permite nutrição e hidratação sem sua remoção;
-
excelente capacidade de vedação (minimizando vazamentos) e, portanto, menor risco de aerossolização e contaminação de pessoas e do ambiente em caso de doenças infectocontagiosas quando comparado às demais interfaces para suporte respiratório, incluindo cânula nasal de alto fluxo (CNAF).
- Helmets – conceitos e mecanismos de funcionamento
-
Conexões adequadas do circuito do ventilador aos sítios de entrada e saída do capacete. O uso de filtros tipo HME não são necessários.
-
As conexões do circuito de ramo duplo devem ser conectadas nas duas pontas (entrada e saída de gás) do capacete, não há necessidade da peça Y.
-
Deve-se preferir ventiladores com recursos próprios para VNI com capacidade de compensar vazamentos, desde que atendam requisitos para oferta de FIO2 necessária ao caso do paciente. Nos ventiladores de UTI deve-se preferir os que ofertam a função “modo VNI”.
-
Para o chamado modo BIPAP ou BINÍVEL, o parâmetro equivalente à pressão de suporte (PS) consiste na diferença entre a IPAP (Inspiratory Positive Airway Pressure) e a EPAP (Expiratory Positive Airway Pressure), ou seja, PS = IPAP – EPAP, e EPAP=PEEP. Atentar que modificações isoladas na IPAP ou na EPAP alteram o diferencial pressórico que equivale a PS.
-
Configurações específicas do ventilador: Iniciar em modo VNI / PSV, com titulação da PEEP de 5 a 12cmH2O de forma individualizada e PS de 8 a 12cmH2O com sensibilidade ajustada no maior valor possível (o mais sensível) sem que gere auto-disparo, tempo de subida (rise time) o menor possível, critério de ciclagem (cycling-off) 30 a 45% evitando ciclagem tardia ou outras assincronias.8,10 Em casos de SDRA ou insuficiência respiratória aguda hipoxêmica níveis de PEEP entre 10 a 12cmH2O e PS entre 10 a 12cmH2O têm sido empregados.
-
O Helmet não deve ser usado com o modo CPAP em ventiladores mecânicos, uma vez que o fluxo de gás será equivalente ao volume minuto do paciente e, portanto, insuficiente para a lavagem adequada do CO2 exalado no interior do capacete.11
-
O volume corrente mensurado pelo VM não é confiável no caso de Helmet VNI. Alguns estudos mostram ser viável a monitorização com equipamento dedicado para esse fim.10
- Indicações e contraindicações do uso da interface tipo capacete a partir das evidências científicas
-
Absolutas:
-
parada cardio-respiratória (PCR);
-
necessidade de IOT imediata.
-
Relativas:
-
incapacidade de cooperar;
-
incapacidade de proteger as vias aéreas superiores;
-
incapacidade de expectorar, secreções abundantes;
-
rebaixamento do nível de consciência (escore de coma de Glasgow < 11);
-
alto risco de aspiração;
-
disfunções orgânicas graves não respiratórias: encefalopatia, arritmia grave, instabilidade hemodinâmica com drogas em ascensão, hemorragia digestiva alta;
-
cirurgia ou trauma facial ou neurológico;
-
anastomose cirúrgica recente do esôfago;
-
pneumotórax não-drenado;
-
hipercapnia com acidose respiratória.
- Critérios para monitorização, avaliação de falha, eventos adversos e processo de retirada da terapia
-
A mensuração da pressão efetiva aplicada durante o suporte com CPAP é especialmente importante em dispositivos que fazem uso de válvulas de PEEP, em especial tipo spring loaded. Nesse tipo de válvula a oferta de fluxo influencia o efeito PEEP.7 O uso do capacete ELMO com a válvula de PEEP (ELMO-CPAP) necessita de um medidor de pressão (cuffômetro) para mensurar a real CPAP ofertada, conectado ao filtro HME na porta de saída de gás. A CPAP efetiva depende da oferta de fluxo e, portanto, não se deve confiar na medida baseada na gradação ajustada na válvula de PEEP.
-
A melhora do nível de consciência, a redução da dispneia, a melhora do conforto, a redução da frequência respiratória e do uso de musculatura acessória da respiração, a melhora da oxigenação e um quadro hemodinâmico estável são indicativos de boa resposta à terapia. Após 1 a 2h, deve-se coletar uma gasometria arterial em uso do Helmet CPAP para comparação com os valores pré-aplicação.
-
Dois escores clínicos têm sido usados para prever precocemente a falha durante períodos de VNI por máscara facial e da CNAF, a escala HACOR (frequência cardíaca, acidose, consciência, oxigenação e frequência respiratória) e o índice ROX (relação SpO2 /[FIO2 * frequência respiratória]), respectivamente. No entanto, a sua confiabilidade em relação ao uso de Helmet VNI ou CPAP, embora fisiologicamente e clinicamente plausível, ainda não foi demonstrada.8
-
Atualmente, a dexmedetomidina é o agente preferencial para a sedação de pacientes recebendo CPAP por capacete na UTI quando necessário.8 Um estudo conduzido pelo grupo de pesquisadores do Ceará, que usou sedação leve em 180 pacientes com SDRA moderada a grave em uso de ELMO-CPAP obteve uma taxa de sucesso de 72,8% de não escalonamento da terapia para intubação orotraqueal (IOT). Nesse mesmo estudo, um tempo > 24 horas de uso contínuo do capacete na primeira sessão foi associado à redução da necessidade da intubação.26;
-
O estudo ELMO Registry demonstrou que o capacete ELMO pode ser aplicado dentro e fora da UTI em larga escala com poucos efeitos adversos apresentados.27
-
Ressalta-se que o tempo de terapia será aquele máximo tolerado pelo paciente.
-
Efeitos adversos associados ao uso prolongado do Helmet têm sido menos relatados quando comparados às demais interfaces para VNI. Os mais comuns são: ressecamento de mucosa (olhos, nariz e boca), irritações oculares, lesões em região cervical e subaxilares nos pontos de fixação, principalmente em pacientes obesos.11 Outros efeitos adversos descritos são: cefaleia, otalgia e sensação de claustrofobia.
-
O uso de umidificação com aquecimento pode causar um fenômeno denominado de "efeito névoa" que pode gerar desconforto térmico e visual, sensação de claustrofobia e reduzir a tolerância.
-
O uso do Helmet CPAP se associa à exposição a ruído intenso devido a alta oferta de fluxo e protetores de ouvido são recomendáveis.
-
A IOT não deve ser protelada em caso de falha da aplicação do Helmet em melhorar os parâmetros clínicos e gasométricos.
- Bibliografia
-
Coppadoro A, Zago E, Pavan F, Foti G, Bellani G. The use of head helmets to deliver noninvasive ventilatory support: a comprehensive review of technical aspects and clinical findings. Crit Care. 2021 Sep 8;25(1):327. doi: 10.1186/s13054-021-03746-8.
-
Tomaz BS, Gomes GC, Lino JA, Menezes DGA, Soares JB, Furtado V, et al. ELMO, a new helmet interface for CPAP to treat COVID-19-related acute hypoxemic respiratory failure outside the ICU: a feasibility study. J Bras Pneumol. 2022 Feb 2;48(1):e20210349. doi: 10.36416/1806-3756/e20210349.
-
Villa F, Cereda M, Colombo E, et al (1999) Evaluation of four noninvasive CPAP systems. Intensive Care Med S 66: A246.
-
Foti G, Cazzaniga M, Villa F, et al (1999) Out of hospital treatment of acute pulmonary edema (PE) by non-invasive continuous positive airway pressure (CPAP): Feasibility and efficacy. Intensive Care Med 25:112.
-
Antonelli M, Conti G, Pelosi P, Gregoretti C, Pennisi MA, Costa R, et al. New treatment of acute hypoxemic respiratory failure: noninvasive pressure support ventilation delivered by helmet- a pilot controlled trial. Crit Care Med. 2002 Mar;30(3):602-8. doi: 10.1097/00003246-200203000-00019.
-
Holanda, M. A.; Tomaz. B. S.; Menezes, D. G. A. de, Lino, J. A.; Gomes, G. C. ELMO 1.0: a helmet interface for CPAP and high-flow oxygen delivery. J Bras Pneumol., v. 47(3):1-3., 2021.
-
Grassi A, Bellani G. Using the helmet. Intensive Care Med. 2024 Jul 2. doi: 10.1007/s00134-024-07495-4.
-
Cesarano M, Grieco DL, Michi T, Munshi L, Menga LS, Delle Cese L, et al. Helmet noninvasive support for acute hypoxemic respiratory failure: rationale, mechanism of action and bedside application. Ann Intensive Care. 2022 Oct 14;12(1):94. doi: 10.1186/s13613-022-01069-7.
-
Lucchini A, Giani M, Minotti D, Elli S, Bambi S. Helmet CPAP bundle: A narrative review of practical aspects and nursing interventions to improve patient's comfort. Intensive Crit Care Nurs. 2023 Feb;74:103335. doi: 10.1016/j.iccn.2022.103335.
-
Amirfarzan H, Cereda M, Gaulton TG, Leissner KB, Cortegiani A, Schumann R, et al. Use of Helmet CPAP in COVID-19 - A practical review. Pulmonology. 2021 Sep-Oct;27(5):413-422. doi: 10.1016/j.pulmoe.2021.01.008.
-
Patel BK, Wolfe KS, Pohlman AS, Hall JB, Kress JP. Effect of Noninvasive Ventilation Delivered by Helmet vs Face Mask on the Rate of Endotracheal Intubation in Patients With Acute Respiratory Distress Syndrome: A Randomized Clinical Trial. JAMA. 2016 Jun 14;315(22):2435-41. doi: 10.1001/jama.2016.6338.
-
Menga LS, Delle Cese L, Rosà T, Cesarano M, Scarascia R, Michi T, et al. Respective Effects of Helmet Pressure Support, Continuous Positive Airway Pressure, and Nasal High-Flow in Hypoxemic Respiratory Failure: A Randomized Crossover Clinical Trial. Am J Respir Crit Care Med. 2023 May 15;207(10):1310-1323. doi: 10.1164/rccm.202204-0629OC. Erratum in: Am J Respir Crit Care Med. 2023 Nov 1;208(9):1004.
-
Tonnelier J-M, Prat G, Nowak E, Goetghebeur D, Renault A, Boles JM, et al. Noninvasive continuous positive airway pressure ventilation using a new helmet interface: a case-control prospective pilot study. Intensive Care Med. 2003;29(11):2077–80.
-
Foti G, Sangalli F, Berra L, Sironi S, Cazzaniga M, Rossi GP, et al. Is helmet CPAP first line pre-hospital treatment of presumed severe acute pulmonary edema? Intensive Care Med. 2009;35(4):656–62.
-
Garuti G, Bandiera G, Cattaruzza MS, Gelati L, Osborn JF, Toscani S, et al. Out-of-hospital helmet CPAP in acute respiratory failure reduces mor- tality: a study led by nurses. Monaldi Arch Chest Dis. 2010;73(4):145–51.
-
Cosentini R, Brambilla AM, Aliberti S, Bignamini A, Nava S, Maffei A, et al. Helmet continuous positive airway pressure vs oxygen therapy to improve oxygenation in community-acquired pneumonia: a randomized, controlled trial. Chest. 2010;138(1):114–20.
-
Brambilla AM, Aliberti S, Prina E, Nicoli F, Del Forno M, Nava S, Ferrari G, Corradi F, Pelosi P, Bignamini A, Tarsia P, Cosentini R. Helmet CPAP vs. oxygen therapy in severe hypoxemic respiratory failure due to pneumonia. Intensive Care Med. 2014 Jul;40(7):942-9. doi: 10.1007/s00134-014-3325-5.
-
Principi T, Pantanetti S, Catani F, Elisei D, Gabbanelli V, Pelaia P, et al. Non- invasive continuous positive airway pressure delivered by helmet in hematological malignancy patients with hypoxemic acute respiratory failure. Intensive Care Med. 2004;30(1):147–50.
-
Grieco DL, Menga LS, Cesarano M, Rosà T, Spadaro S, Bitondo MM, et al; COVID-ICU Gemelli Study Group. Effect of Helmet Noninvasive Ventilation vs High-Flow Nasal Oxygen on Days Free of Respiratory Support in Patients With COVID-19 and Moderate to Severe Hypoxemic Respiratory Failure: The HENIVOT Randomized Clinical Trial. JAMA. 2021 May 4;325(17):1731-1743. doi: 10.1001/jama.2021.4682.
-
Arabi YM, Aldekhyl S, Al Qahtani S, Al-Dorzi HM, Abdukahil SA, Al Harbi MK, et al; Saudi Critical Care Trials Group. Effect of Helmet Noninvasive Ventilation vs Usual Respiratory Support on Mortality Among Patients With Acute Hypoxemic Respiratory Failure Due to COVID-19: The HELMET-COVID Randomized Clinical Trial. JAMA. 2022 Sep 20;328(11):1063-1072. doi: 10.1001/jama.2022.15599.
-
Antonaglia V, Ferluga M, Molino R, Lucangelo U, Peratoner A, Roman- Pognuz E, et al. Comparison of noninvasive ventilation by sequential use of mask and helmet versus mask in acute exacerbation of chronic obstructive pulmonary disease: a preliminary study. Respiration. 2011;82(2):148–54.
-
Özlem ÇG, Ali A, Fatma U, Mehtap T, Şaziye Ş. Comparison of helmet and facial mask during noninvasive ventilation in patients with acute exacerbation of chronic obstructive pulmonary disease: a randomized controlled study. Turk J Med Sci. 2015;45(3):600–6.
-
Navalesi P, Costa R, Ceriana P, Carlucci A, Prinianakis G, Antonelli M, et al. Non-invasive ventilation in chronic obstructive pulmonary disease patients: helmet versus facial mask. Intensive Care Med. 2007;33(1):7481.
-
Beckl R. Use of Helmet-Based Noninvasive Ventilation in Air Medical Transport of Coronavirus Disease 2019 Patients. Air Med J. 2021;40(1):16-19.
-
Nava S, Navalesi P, Gregoretti C. Interfaces and humidification for noninvasive mechanical ventilation. Respir Care. 2009;54(1):71-84.
-
Matos I de M et al. Preditores de sucesso na aplicação de CPAP com interface tipo capacete, o ELMO-CPAP, associado à sedação leve para evitar intubação endotraqueal e mortalidade em pacientes com COVID-19 grave. Crit Care Sci. 2023;Supl. 1:S32-S318. Disponível em: https://criticalcarescience.org/wp-content/uploads/sites/7/2024/04/CCS-Suplemento-2023.pdf
-
Gomes GC, Tomaz BS, Matos IM, Arnaud DS, Farias MSQ, Viana Júnior AB, et al. Helmet-CPAP in 1 685 COVID-19 patients: outcomes and predictors of success in a resource-limited multicenter cohort. Chest Crit Care. Published online February 26, 2026. In press. https://www.sciencedirect.com/science/article/pii/S2949788426000201
A interface capacete, denominada de Helmet, oferece uma série de vantagens para aplicação de suporte respiratório não-invasivo tais como:1
Por esses motivos, foi uma ferramenta muito utilizada durante a Pandemia da COVID-19. Além disso, foram desenvolvidos e aplicados Helmets no Brasil pela primeira vez em 2020.2
O primeiro estudo a avaliar o uso do Helmet em ofertar CPAP sem um ventilador mecânico,3 demonstrou sua eficácia no atendimento extra hospitalar em pacientes com edema agudo de pulmão (EAP).4 Em 2002, a equipe do Dr. Massimo Antonelli investigou a eficácia do sistema Helmet VNI, com dois níveis de pressão com conexão a um ventilador mecânico de UTI, para tratar pacientes adultos com Insuficiência Respiratória Aguda (IRpA) hipoxêmica em comparação com a VNI por máscara facial padrão. Houve melhor tolerância e menor número de complicações com o uso do capacete (Figura 1).5
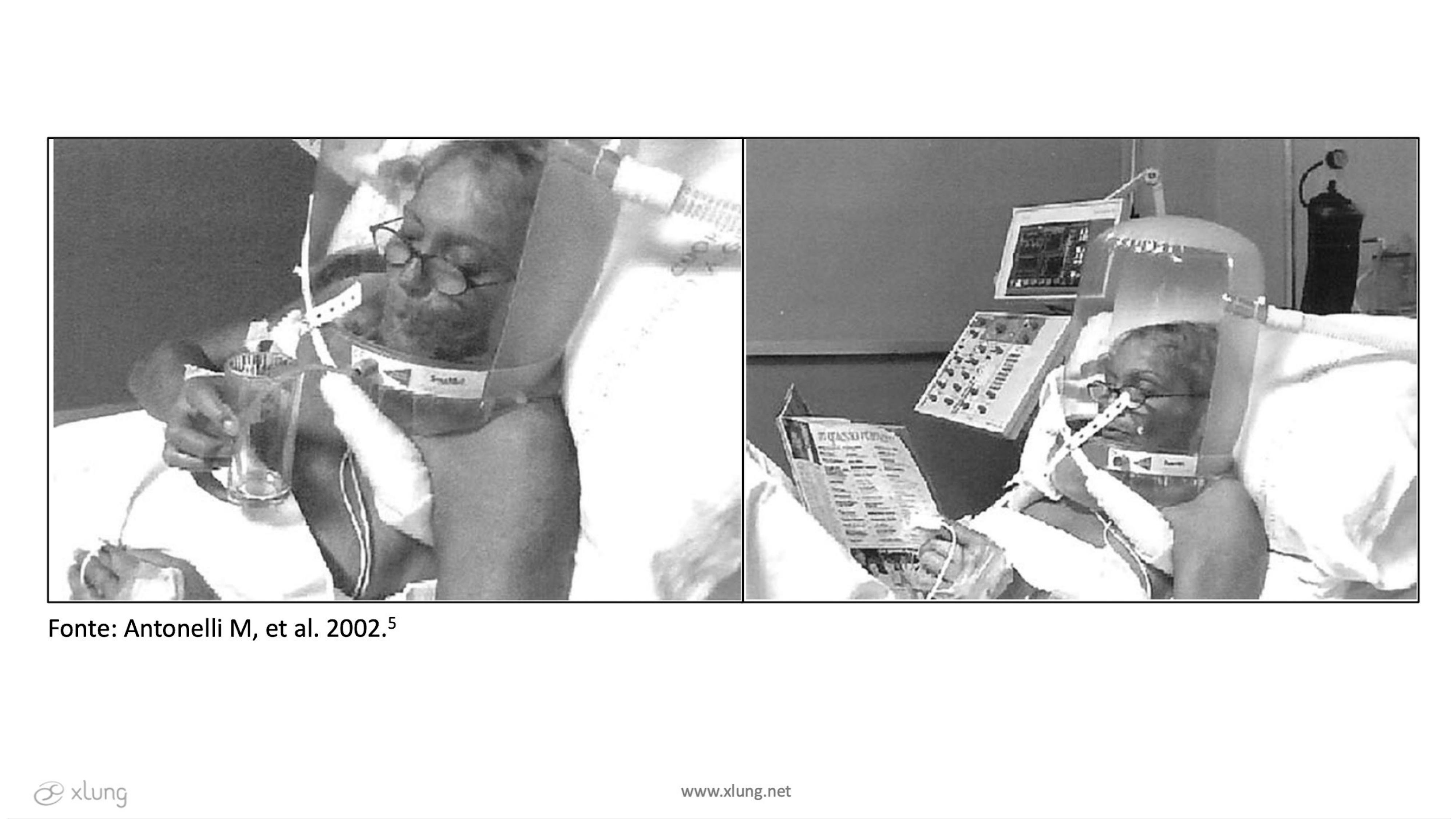
Figura 1. Paciente com insuficiência respiratória aguda, não
hipercápnica, em uso do Helmet no Istituto di Anestesiologia e Rianimazione, Università Cattolica del
Sacro
Cuore, Policlinico A. Gemelli, Itália.
Fonte: Antonelli M, et al. 2002.5
No Brasil, uma interface tipo capacete foi desenvolvida por um grupo de pesquisadores no Ceará e liberada para uso nacional no final de 2020, sendo denominada capacete ELMO® (nº ANVISA 82072609001).6 O nome Elmo se refere a um tipo de capacete que garantia a proteção dos guerreiros antigos e medievais, e que, nos tempos pandêmicos, passou a proteger e preservar a vida de pacientes que batalhavam contra a COVID-19, ajudando a salvar milhares de pacientes no nosso país. O capacete ELMO® foi eleito como uma das 12 inovações tecnológicas mais relevantes da América Latina (AL) em 2023, ganhadoras do Prêmio Euro de Inovação na Saúde, iniciativa da farmacêutica Eurofarma, multinacional brasileira com presença em mais de 20 países.
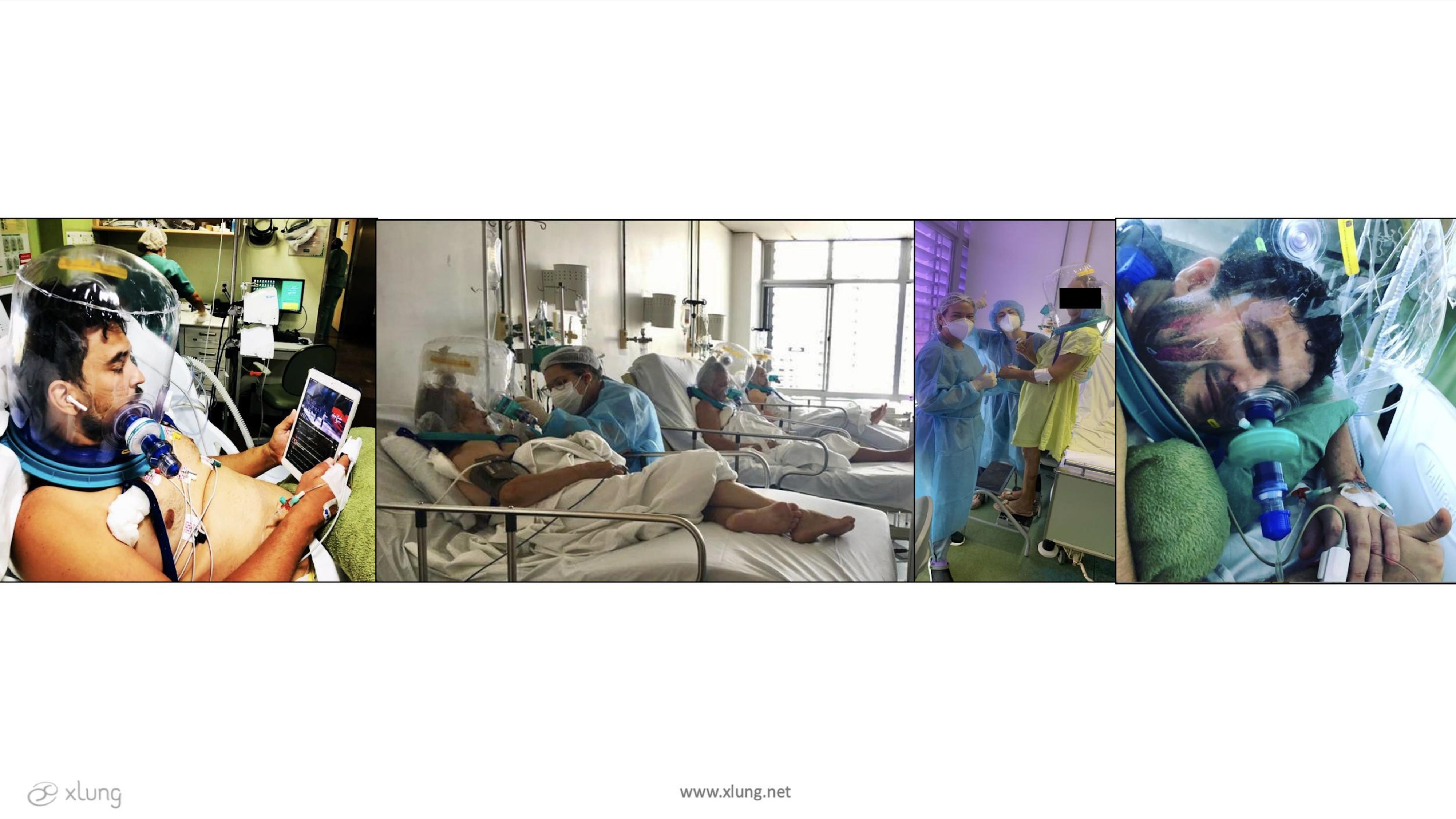
Figura 2. Pacientes com insuficiência respiratória aguda secundária à COVID-19 em uso do capacete ELMO® em dois grandes hospitais de referência em Fortaleza, Ceará, Brasil.
A configuração mais simples do Helmet consiste na oferta de CPAP, Helmet-CPAP. Envolve um sistema de fluxo constante de gás fresco (O2 e ar comprimido), por meio de um blender ou misturador de gases, um sistema do tipo Venturi ou diretamente na rede de gases hospitalar por acoplamento de fluxômetros de até 30L/min de vazão.7 O sistema deve oferecer um fluxo total de 40 a 60L/min ou mais por um circuito adaptado ao orifício de entrada de gás em uma cápsula transparente de PVC, com a exalação ocorrendo por meio de um outro orifício de saída do gás, ao qual se adapta uma válvula de pressão positiva expiratória final (PEEP). A reinalação de dióxido de carbono (CO2) exalado pelo paciente para o interior da cápsula pode ser evitada quando o fluxo total dos gases é ≥ 40L/min. Esse sistema dispensa o uso de ventilador mecânico ou fonte de energia elétrica (Figura 3).6 Essa aplicação se mostrou segura quando aplicada fora de Unidade de Terapia intensiva (UTI) com taxa de sucesso entre 60-70% dos casos de síndrome do desconforto respiratório agudo (SDRA) causada por COVID-19.2
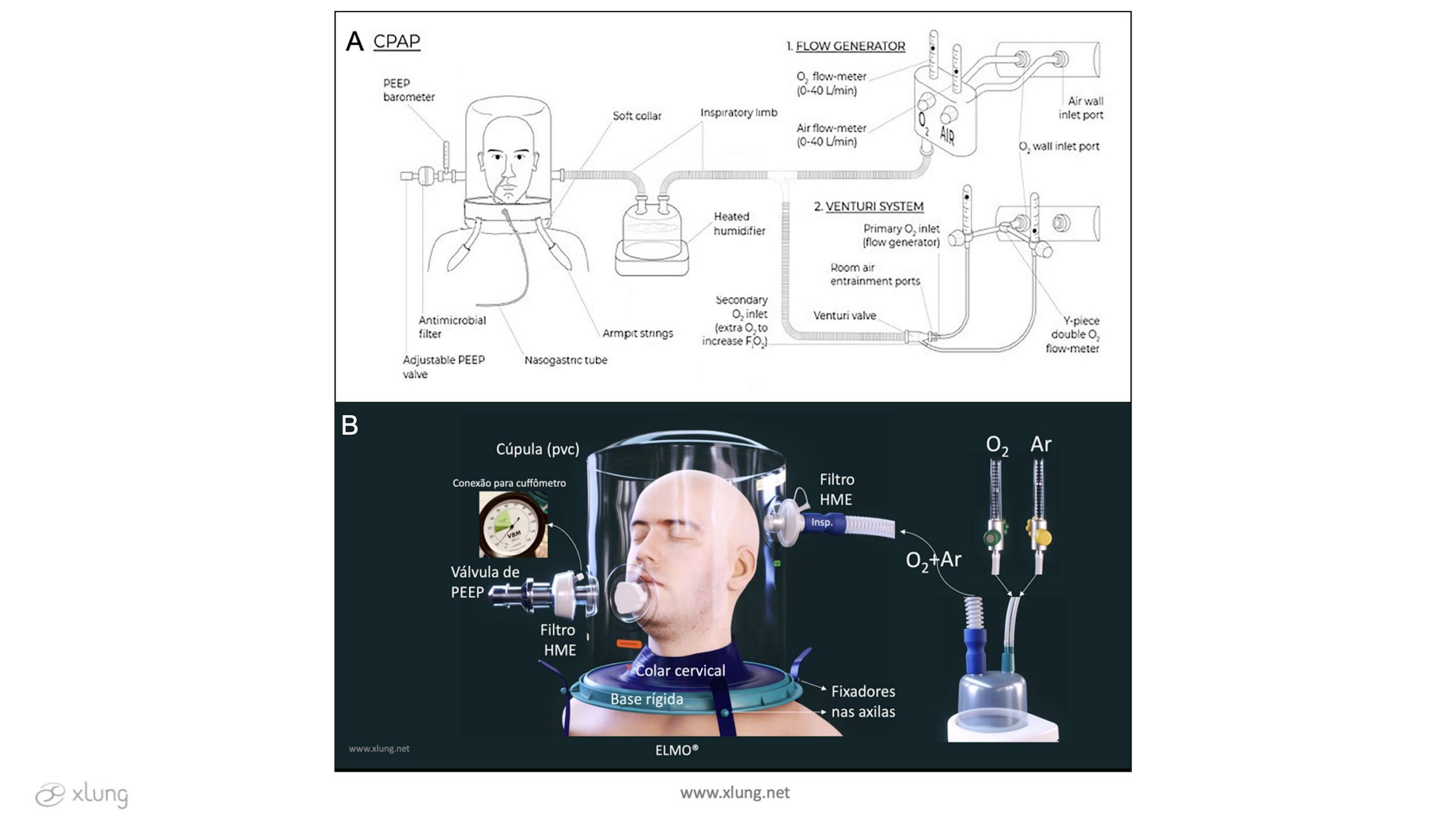
Figura 3. A - Composição do capacete para aplicação de CPAP por fluxo de
gases medicinais. B - Capacete ELMO® e seus componentes para a oferta de CPAP com fluxo constante de gás fresco
(O2 e ar comprimido) por fluxômetros, e na exalação a válvula de PEEP com medida da pressão
intra-capacete por cuffômetro adaptado a filtro HMEF.
Fonte: Adaptada de Cesarano et al.8 (imagem 3A) e Holanda MA (imagem 3B)
Vídeo 1. Apresentação dos componentes do Capacete ELMO e sua aplicação como HELMET-CPAP.
Já o Helmet usado para ventilação não invasiva (VNI), que nós vamos chamar aqui de Helmet VNI, tem um acoplamento a um ventilador mecânico, por exemplo, um ventilador de UTI. Ele basicamente funciona como a peça “Y" do circuito do ventilador, onde uma conexão do circuito inspiratório é acoplada por um lado e uma do circuito expiratório no lado oposto, os dois conectados ao ventilador mecânico (Figura 4).7,8 Em geral se aplica o modo de ventilação com pressão de suporte (PSV) e ao mesmo tempo se assegura a monitorização contínua do próprio ventilador. É importante ressaltar que o Helmet VNI, por ser um sistema fechado, pode causar reinalação de CO2. Para minimizá-la são necessários ajustes finos na ventilação. Isso inclui 1) ajuste de uma PEEP não inferior a 10-12cmH2O, com pressão de suporte igualmente nessa faixa, 10-12cmH2O acima da PEEP; 2) ajuste de disparo facilitado para inspiração visando minimizar o retardo de oferta do ciclo; 3) rise time de 0.0s, ou seja, a maior taxa de pressurização possível por causa da alta complacência do capacete; 4) ajuste de sensibilidade para a expiração. Tais ajustes devem ser individualizados e feitos caso a caso. Ainda assim, assincronias são muito frequentes durante a VNI com capacete.8, 9
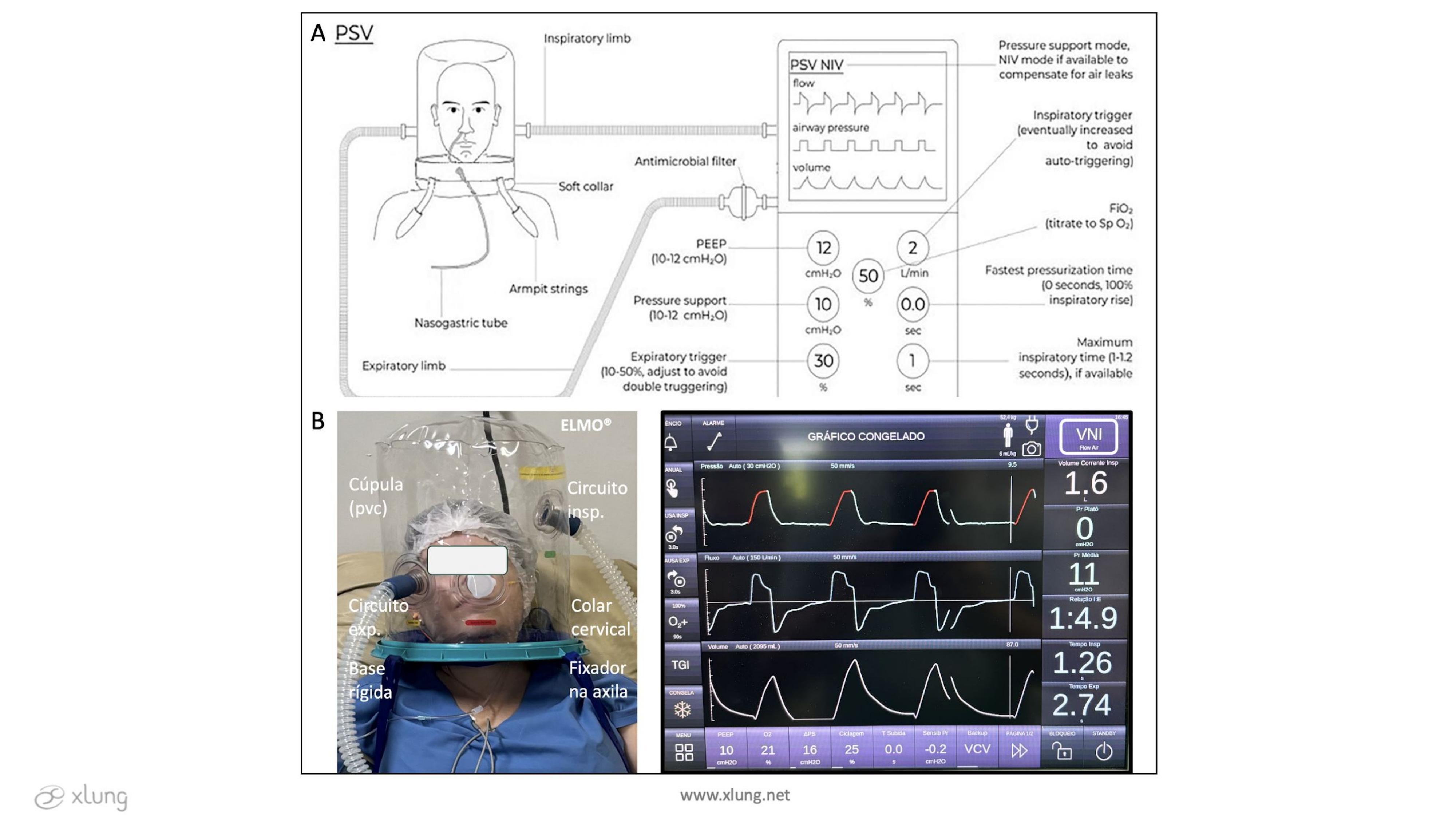
Figura 4. A - Composição do capacete para aplicação de VNI no ventilador
mecânico e principais ajustes. B – Voluntária saudável em uso de Capacete ELMO® conectado ao ventilador mecânico
FlexiMag Max 300 em modo VNI, Laboratório da Respiração (RespLab-UFC).
Fonte: Adaptada de Cesarano et al.8 (imagem 4A).
Na Figura 5 observa-se um traçado representativo de uma assincronia tipo retardo de disparo com Helmet VNI. O gatilho de disparo é dado pelo esforço do paciente, representado pela pressão esofágica, e sempre há um delay, um retardo entre o início do esforço do paciente e a oferta de fluxo e pressurização do capacete. Observa-se então o esforço respiratório, e depois de um tempo o gatilho do ventilador oferta o fluxo de gás. Ocorre ainda que, pelo seu grande volume interno (aproximadamente 15L sem a cabeça do paciente no caso do capacete ELMO) e a complacência elevada da cápsula de PVC, a pressurização interna é mais lenta do que a que se verifica em uma máscara habitual orofacial para VNI (Figura 5).8
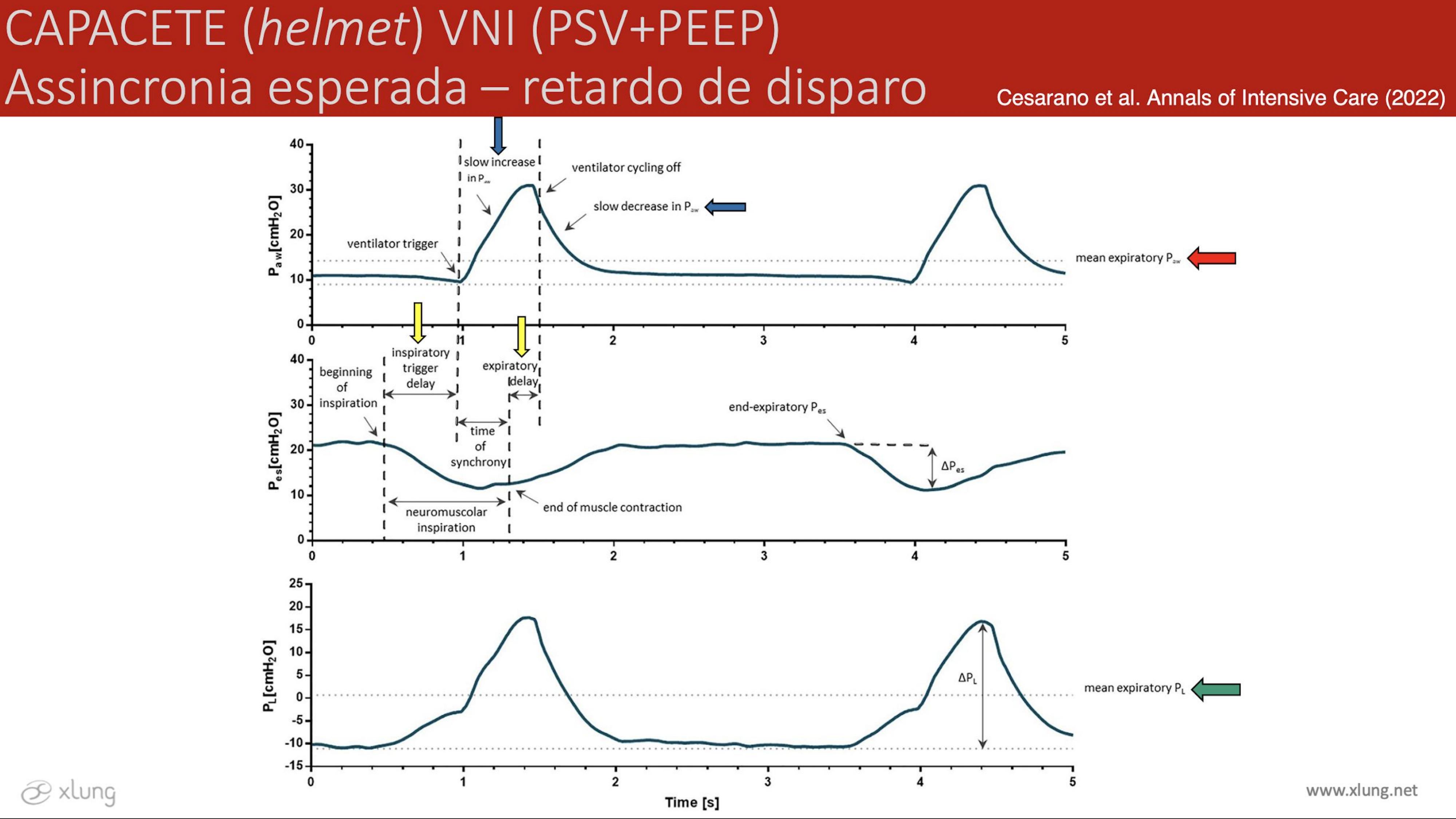
Figura 5. A imagem mostra gráficos que representam as pressões de via
aérea (Paw), esofágica (Pes) e transpulmonar (PL) de um paciente em uso de
Helmet VNI. Observam-se atrasos tanto no início da inspiração quanto na transição para a expiração, setas
amarelas. Na curva da Paw, a pressão nas vias aéreas aumenta e diminui lentamente, conforme indicado
pela seta azul. A pressão média durante a expiração nas vias aéreas é maior do que a PEEP definida, que está
representada pelas linhas pontilhadas no traçado Paw (seta vermelha). A pressão transpulmonar média
durante a expiração é maior do que a pressão transpulmonar ao final da expiração, que está representada pelas
linhas pontilhadas no traçado PL (seta verde).
Fonte: Cesarano et al. Annals of Intensive Care (2022).8
Devido aos atrasos significativos no disparo e na ciclagem causados pela conformidade da interface do capacete, há uma dessincronia entre o esforço inspiratório do paciente e a assistência fornecida pelo ventilador. No entanto, esse fenômeno, a princípio negativo, pode evitar aumentos excessivos na pressão transpulmonar durante a inspiração, fato benéfico para a proteção pulmonar em pacientes com lesão pulmonar aguda e SDRA.
Algumas considerações devem ser pontuadas para a aplicação de Helmet VNI:
Um resumo das principais diferenças das duas modalidades descritas acima (Helmet CPAP e Helmet VNI) se encontra na Figura 6.
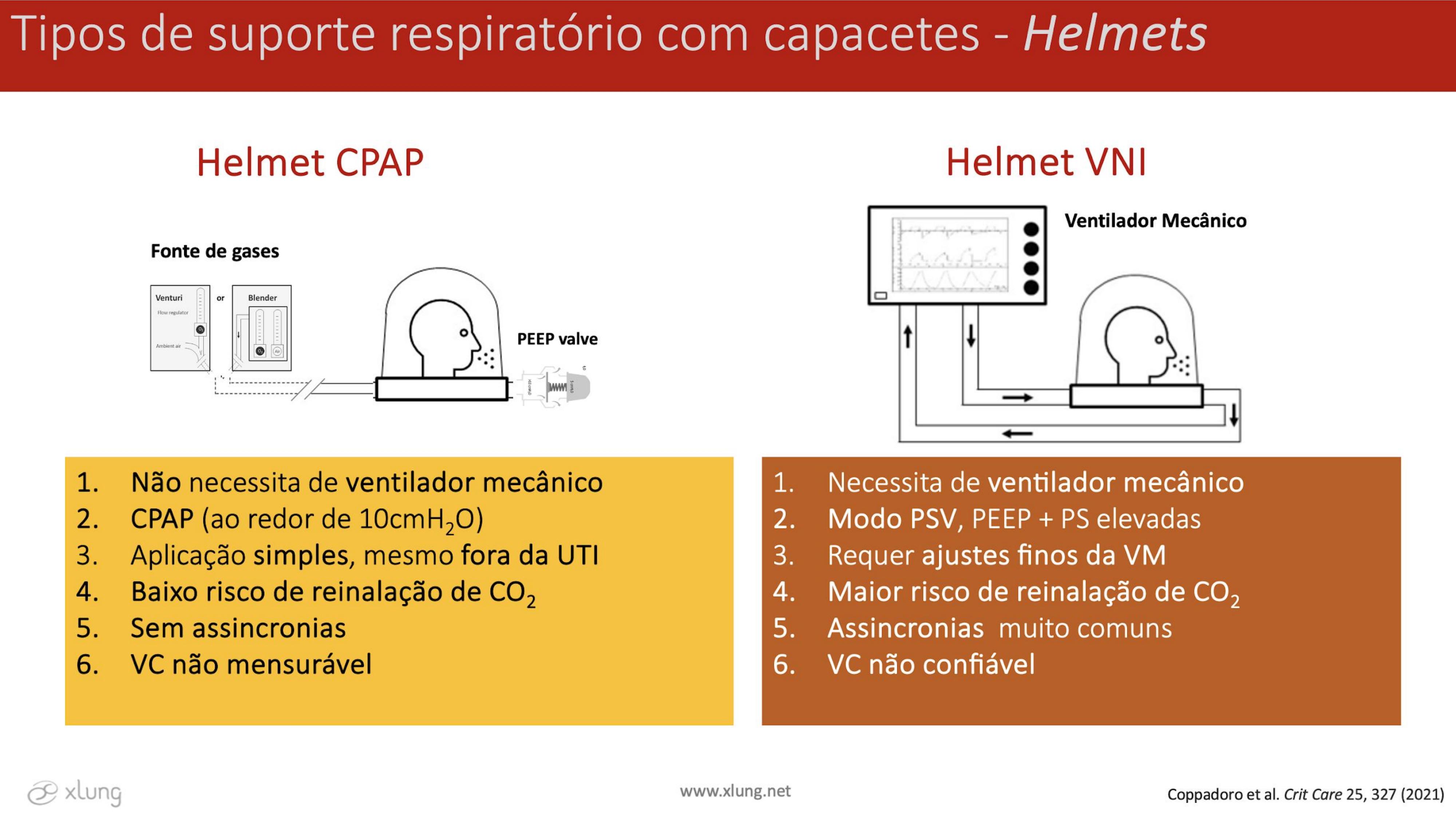
Figura 6. Descrição das principais diferenças dos tipos de suporte respiratório com capacetes: Helmet CPAP vs. Helmet VNI.
Um estudo randomizado cruzado mostrou que, o Helmet CPAP e o Helmet VNI em comparação com CNAF, possibilitou maior diminuição do esforço inspiratório e atenuou o fenômeno de pendelluft, ou seja, a transferência de volumes de gás de alvéolos com altas pressões para alvéolos com baixas pressões, o que potencialmente pode agravar o estresse sobre o parênquima pulmonar na SDRA. Os dois tipos de aplicação de Helmet melhoraram de forma semelhante a oxigenação sanguínea, por possibilitar o aumento do recrutamento das regiões dorsais do pulmão, aumentaram o volume corrente, mas reduziram o strain dinâmico pulmonar (distorção mecânica produzida pelo volume corrente no pulmão aerado). Os autores sugerem que o Helmet VNI pode ser útil em pacientes que apresentam esforço inspiratório mais intenso, enquanto o Helmet CPAP pode ser preferível se o esforço inspiratório for menor.12 Entendemos que ainda faltam estudos randomizados e controlados comparando as duas formas de abordagem na SDRA.
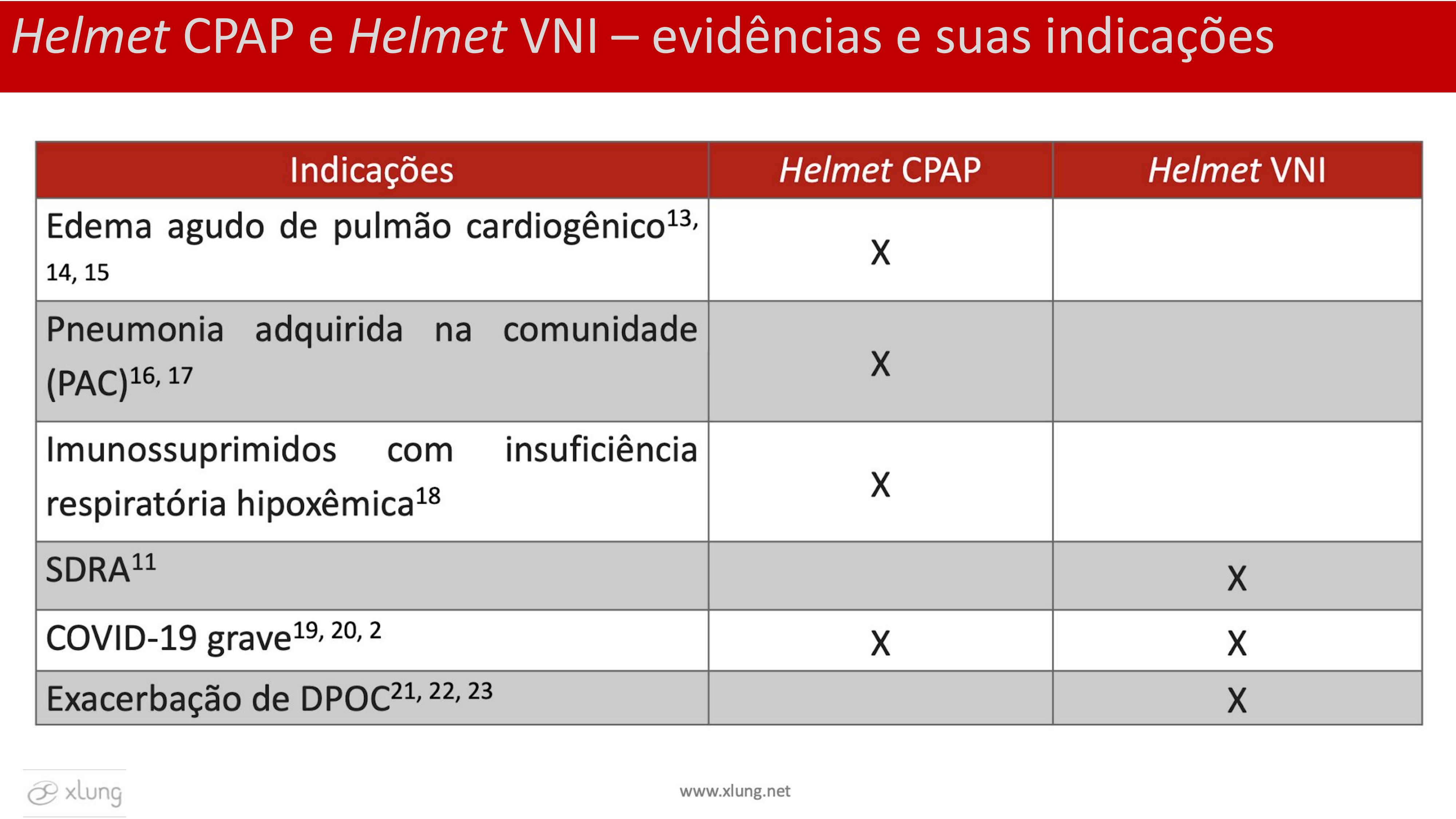
O quadro abaixo relaciona as principais indicações de uso tanto do Helmet CPAP quanto do Helmet VNI com base nos principais estudos da literatura.
São contraindicações para emprego do Helmet CPAP e Helmet VNI:24,25
É essencial estabelecer critérios claros para a monitorização contínua, avaliação de possíveis falhas, identificação e controle de eventos adversos, bem como o procedimento adequado para a retirada da interface tipo capacete. A abordagem cuidadosa e protocolos institucionais contribuem para assegurar a qualidade do tratamento e a segurança do paciente. Abaixo, mais detalhes sobre cada um desses pontos.
Monitorização, avaliação da resposta e critérios de falha de Helmet CPAP
Manejo de efeitos adversos e retirada do capacete
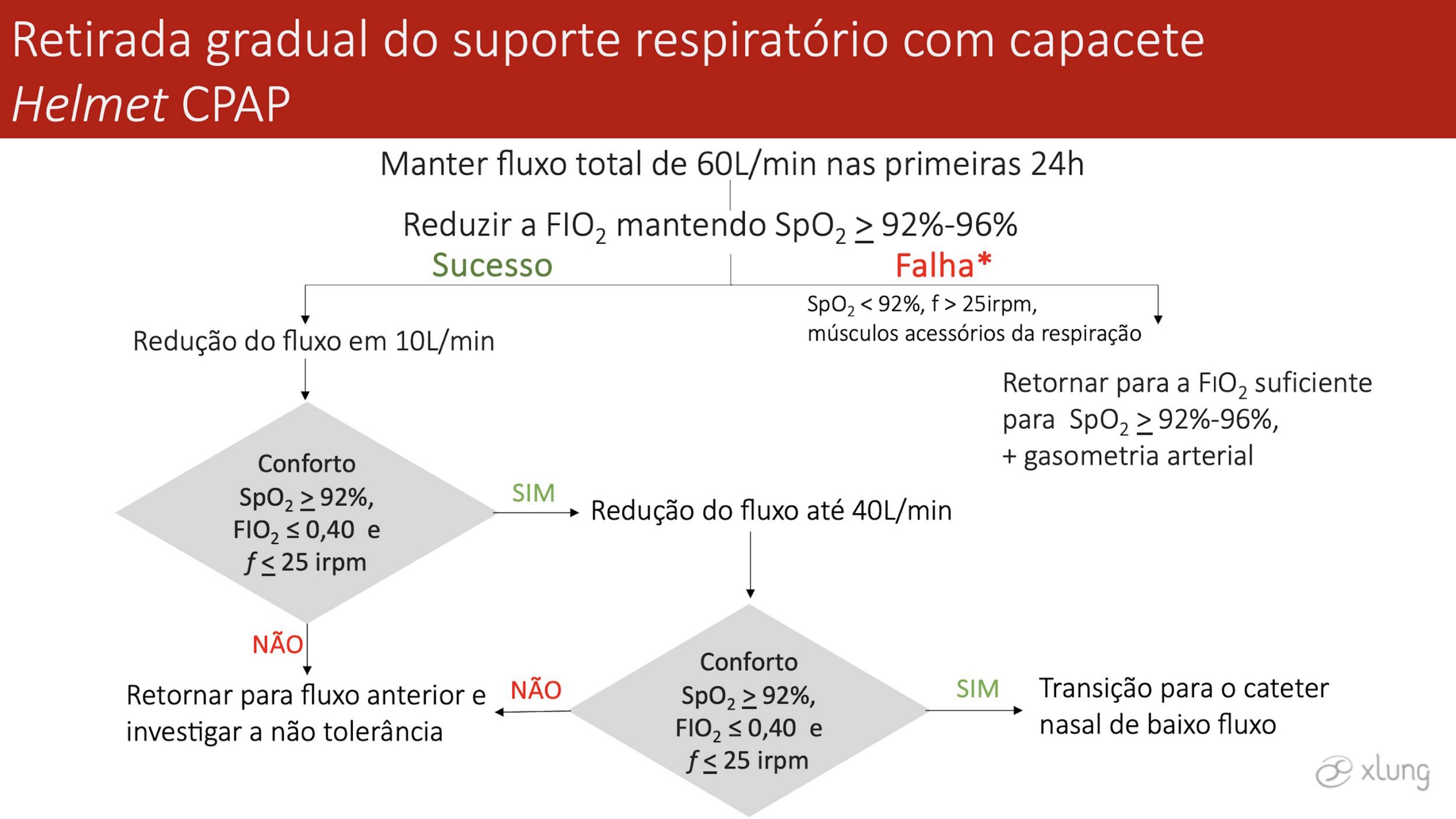
Uma proposta de fluxograma para a retirada gradual do Helmet CPAP com capacete se encontra na Figura 7.